
Toutes les deux minutes, une femme meurt dans le monde des suites d’une grossesse ou d’un accouchement. Si la médecine a fait des bonds de géant au siècle dernier, cette statistique reste une réalité implacable dans les zones de crise. De la République centrafricaine au Bangladesh en passant par le Nigeria, Médecins Sans Frontières (MSF) tente de briser ce cycle où la pauvreté, la violence et le poids des traditions transforment le fait de donner la vie en un parcours de survie.
Un progrès à deux vitesses
L’histoire de la santé maternelle est celle d’une victoire inégale. Si la découverte de l’asepsie par Semmelweis au XIXe siècle et la démocratisation de la césarienne ont sauvé des millions de vies en Occident, ces progrès s’arrêtent encore trop souvent aux frontières de la précarité. En 2024, dans les zones d’intervention de MSF, les dangers liés à la naissance se ressemblent tragiquement d’un continent à l’autre.
En République centrafricaine (RCA), le temps médical semble suspendu. À l’hôpital de Batangafo, Hermina raconte son calvaire : « J’ai marché de cinq à neuf heures du matin. J’ai dû venir seule… Mon mari voulait venir, mais son moyen de locomotion est tombé en panne ». Comme elle, certaines femmes parcourent jusqu’à 100 kilomètres pour être soignées. Nadine Karenzi, responsable médicale pour MSF, dresse un constat amer qui rappelle les déserts médicaux d’un autre âge : « il n’y a tout simplement pas assez de centres de santé ». Ceux qui existent manquent de tout et ferment parfois dès le début de l’après-midi.
Le mur de l’argent et du patriarcat
Si la distance géographique est un obstacle majeur, les barrières socio-économiques sont tout aussi meurtrières. Au Nigeria, Murjanatu a repoussé sa venue à l’hôpital de Shinkafi faute d’argent, aggravant son anémie sévère. « Si tu n’as pas d’argent, tu ne peux pas aller aux consultations. Personne ne te verra si tu ne paies pas ». À des milliers de kilomètres de là, Sabera, réfugiée rohingya au Bangladesh, décrit la même détresse, obligée de vendre des objets ou de s’endetter pour une urgence vitale.
Pourtant, l’argent n’est pas le seul frein. L’histoire des droits des femmes se joue aussi dans l’intimité des foyers. Patience Otse, sage-femme, décrit une réalité glaçante : « Une femme peut souffrir chez elle… mais sans l’accord de son mari elle ne peut pas se rendre à l’hôpital ». Parfois, l’absence du mari condamne la femme à une attente fatale. Ces inégalités de genre privent les femmes de l’autonomie et du pouvoir de décision nécessaires à leur propre survie.
Vaincre la stigmatisation et les tabous
Au-delà des urgences obstétricales classiques comme l’hémorragie ou l’éclampsie, des périls plus sournois guettent. L’avortement à risque, pratiqué dans la clandestinité à cause de lois restrictives ou de tabous, reste une cause majeure et ignorée de mortalité.
La pression sociale dicte aussi les comportements : une croyance tenace veut que « si tu accouches chez toi, tu es une femme forte ». À cela s’ajoute la honte de la pauvreté ou la barrière de la langue. Honorine, enceinte pour la dixième fois après de multiples deuils, hésitait à venir car elle ne parlait pas le Sango et n’avait pas de vêtements pour le bébé. « J’avais honte de n’avoir rien », confie-t-elle, avant de réaliser que sa priorité était de « rentrer avec mon bébé en bonne santé ».
Réinventer l’accès aux soins
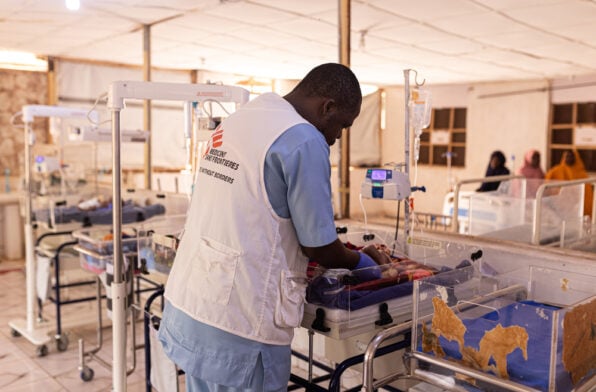
Face à ces défis systémiques, MSF, qui a assisté plus de 1 000 naissances par jour en 2024, déploie des solutions adaptées au terrain. L’une des plus efficaces est la « maison d’attente », comme la Bignola à Batangafo. Ces structures permettent aux femmes à risque de s’installer près de l’hôpital avant le terme. « Avant la création de cette maison… beaucoup de femmes perdaient leur bébé en chemin », se souvient Ruth Mbelkoyo.
L’organisation pallie également les carences des systèmes de santé en assurant le transport, la nourriture et les médicaments, et en s’appuyant sur des réseaux communautaires pour repérer les complications à temps.
Malgré ces efforts titanesques, l’angoisse persiste. Hermina, après avoir accouché en sécurité, regarde son nouveau-né avec une inquiétude qui traverse les générations. « Je ne sais pas ce qu’elle deviendra », murmure-t-elle. « C’est une fille ».




